|
栄養分を含む培地(栄養液)に無菌的に取り出した血液からの白血球を浮遊させた液にウイルスや核酸などのインターフェロンの産生を誘導する薬剤(誘導剤)を加えて、37℃の高温水槽内で保温すると白血球の細胞内で大量のインターフェロンが作られ、培養液中にすぐ  に放出されてきます。
その培養液からタンパク質としては微量に含まれるインターフェロンを化学的に精製・濃縮をします。不純物を取り除き精製されたインターフェロンをガン患者に夢の薬剤として使用します。癌患者一人の治療に1回分として注射するインターフェロン量は、10人ほどの人から献血された血液で作ったインターフェロンがもちいられます。ガン患者やウイルスの感染者の治療に使うには、莫大な血液が必要となるのです。
フィンランドの隣国であるスエーデンのストランダー博士は、カンテル博士との共同研究で、この血液細胞で作られたインターフェロンを使ってガン患者の治療実験(ちりょうじっけん)を始めました。
骨のガンで肺にすぐに転移する悪性腫瘍である「骨肉腫」の患者にインターフェロンを注射するわけです。治療実験で検体としてボランティアの篤志家(とくしか)のガン患者の協力で実施するわけです。
大量なインターフェロンがあれば、種類は限定されるにしてもガンは治癒が可能である成績がストランダー博士の研究グループから発表されるようになりました。フィンランドのカンテル博士がフィンランド赤十字社と共同で製造し、それを隣国スエーデンのストランダー博士がカロリンスカ大学でのボランティアに使用する画期的なできごとと賞賛されました。
第三章 人の羊膜でインターフェロンを作る日本式
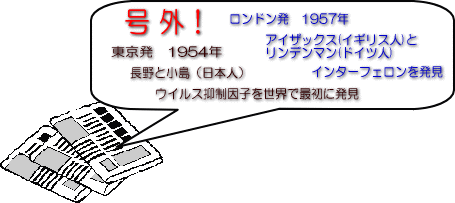
私は文部省(当時)の海外研修生に採用してもらい、「ヨーロッパでのインターフェロンの現状と将来展望」について半年間にわたり調査研究をする費用を助成してもらえました。フランスのパストゥール研究所を拠点としてヨーロッパ諸国でのインターフェロン事情をつぶさに見て歩きました。不要な白血球を活用するカンテル式インターフェロン製造法がインターフェロンの世界で唯一の供給源でした。しかし、充分量のインターフェロンを製造するには血液が足りないことが実感として感じとれました。
ヒト型インターフェロンが充分に供給される体制が整えば、助かるガン患者が大勢いることが期待されます。ヒト型インターフェロンをどうすれば大量に製造し患者に供給できるのかが最大の問題であることが半年間の海外研修で学びました。
人間の住んでいるところには必ずお産があり、生まれるまで赤ちゃんが包まれていた羊膜は、不遜な表現となりますが、お産の後に不要となることに気がつきました。
この羊膜は、生きているヒトの細胞からできている薄い膜なのです。お産後にしぼんで小さくなりますが、それでも一辺が30センチ角くらいの大きさがあります。北里大学病院だけでも年間500例ほどのお産がありました(当時)。正式な分与願いを提出して羊膜をインターフェロンの研究に使わせてもらえることになりました。
長い試行錯誤(しこうさくご)の後、一人のお産から手に入る羊膜1枚で一人のガン患者の治療ができるほどのインターフェロンを作れるまで研究レベルが発展しました。私達の研究室で確立したヒト型インターフェロン製造法は、世界で最も大量にインターフェロンを製造できる技術として広く報道されるようになりました。
自分でいうには少し恥かしさを感じますが、人間のいるところ必ずお産はあり、お産後に不要となる羊膜の活用法も素晴らしいと賞賛もされました。国内の大手製薬会社が羊膜を用いたインターフェロンの製造に大きな期待をもって工業的規模での生産について検討を始めてくれました。
丁度その時、全国版の新聞に大きな見出しで「遺伝子組換え技術でインターフェロンの大量製造法確立」という記事が掲載されました。遺伝子組換え(いでんしくみかえ)という革新的な科学が登場し、その技術の素晴らしさは論文から知っていました。しかし、20世紀最大の夢の基礎科学が私達の研究室でも展開されるようになるには、数年先のことと思っていました。
第四章 大腸菌がインターフェロンを作る技術革命
どうして大腸菌なのか、その大腸菌は安全なのかを最初に説明します。
遺伝子組換え実験になぜ大腸菌が使われたのでしょう。本来大腸菌が持っている遺伝子群以外の遺伝子を外から持ってきて挿入した場合、新しい遺伝子を持たされた新大腸菌が実験者の想像を超える力を得て、人間をふくむ地上の生物や我々の生活環境に悪影響を及ぼすことがあっては絶対にならないのです。
 万が一にも実験者が遺伝子を組換えた新大腸菌を間違って流しに流してしまった事故が起きてしまったと想定します。流してしまう以外に、菌液の入っている試験管を床に落として菌液が床に流れ出たような場合、間違って口の中に入ってしまった場合も起こりえる可能性が絶対的にゼロではないと考えるべきです。
万が一の想定外の事故が起きてしまった場合、事故が拡大しない方策を事前に考えて、遺伝子組換え実験に使っても良い菌を国や文部省(当時)が指定しています。病気を起こさない細菌の代表として大腸菌がその安全な菌のリストに挙げられています。
さらに、大腸菌の性質を実験する前に変異させた幾つかの菌株を実験に使用してもいと指定されています。その使用が許可される条件は、科学的に良く考えられていています。例えば、実験に使う大腸菌は、紫外線に対しての抵抗性を弱めてある、特殊な栄養分がないと生きられない、遺伝子が簡単に他の細菌に伝達されないなどの性格を持たされています。
そのため万が一に下水や環境が実験に使う大腸菌(遺伝子を組換えてない菌)または遺伝子を組換えた新大腸菌で汚染されたとしても、科学的にはその大腸菌による汚染は拡大しないようになっています。
現在バイオ技術と呼ばれる希望の遺伝子を細胞や細菌に挿入し、生体内で働かせる技術の威力は、凄まじいものです。遺伝子組換え(=遺伝子操作)技術について例を挙げて最初に説明します。
例えば、糖尿病(とうにょうびょう)の患者に治療に用いるインスリンは、一昔前までは、ブタのすい臓から抽出されていました。インスリンは分子量が小さいから、抗体は出来にくいので、長期間にわたり使用されていました。しかしながら、安全性の点から本来はヒトのインスリンの使用が望まれるのです。
ヒトのすい臓からインスリンを抽出することも色々な問題があり実際的ではありません。そこでヒト型のインスリンを大腸菌に作らせることが考えられるのです。大腸菌にインスリンを作らせる方法の概要を簡単に説明します。
最初にインスリン遺伝子、細菌ウイルス(またはプラスミド)、大腸菌を準備します。インスリンを産生する遺伝子DNAをヒトの細胞から取り出し、細菌に感染するウイルス(ファージと呼ぶ)やプラスミド(細菌内に存在し自分で増殖する小さなDNA)の遺伝子DNAと試験管内で特殊な酵素を使ってつなぎ合わせます。インスリンを産生する遺伝子を組み込まされたファージを大腸菌に感染させます、大腸菌を37℃の恒温水槽で増殖させます。
すると大腸菌の体内でインスリン産生遺伝子が働きだし、ヒトのインスリンを大腸菌がもの凄い勢いで作り出します。このようにして大腸菌にヒトのインスリンを産生させようとするものです。これらの技術を使う科学を「遺伝子工学、生物工学、バイオサイエンス、遺伝子組換え実験、遺伝子操作実験」などと呼びます。
第五章 遺伝子組換え実験
1972年 アメリカのバーグ博士は、細菌に感染するファージの遺伝子と大腸菌の遺伝子をウイルスの遺伝子に化学的に結合させることに成功しました。これが遺伝組換え実験の世界で最初の成功例となったのです。次いで1973年にアメリカのコーン博士は、テトラサイクリンとカナマイシンという抗生物質に抵抗性の性質を与えるプラスミドを酵素により化学的につなぎ合わせたあと大腸菌内に入れ、その大腸菌をテトラサイクリンとカナマイシンの両方に耐性にすることに成功しました。
その後1977年になって日本の板倉啓壱博士は、インスリンや成長ホルモンの遺伝子を大腸菌内で働かせインスリンや成長ホルモンを大腸菌に大量につくらせることに成功しました。これらの一連の研究成果が全世界での遺伝子工学のブームに火をつけたのです。
|



 万が一にも実験者が遺伝子を組換えた新大腸菌を間違って流しに流してしまった事故が起きてしまったと想定します。流してしまう以外に、菌液の入っている試験管を床に落として菌液が床に流れ出たような場合、間違って口の中に入ってしまった場合も起こりえる可能性が絶対的にゼロではないと考えるべきです。
万が一にも実験者が遺伝子を組換えた新大腸菌を間違って流しに流してしまった事故が起きてしまったと想定します。流してしまう以外に、菌液の入っている試験管を床に落として菌液が床に流れ出たような場合、間違って口の中に入ってしまった場合も起こりえる可能性が絶対的にゼロではないと考えるべきです。
